 がん治療最新情報のホームへ がん治療最新情報のホームへ |
|
膀胱がん
 |
|
末期でもあきらめない! 世界が認めた抗ガン漢方薬!
サンプル無料!
|
|
|
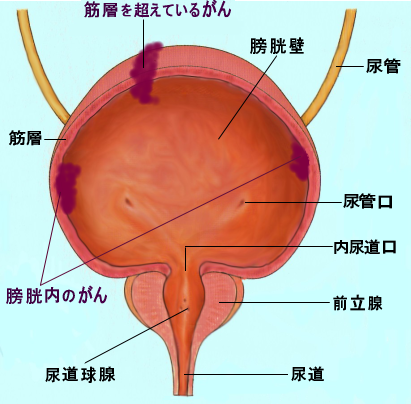
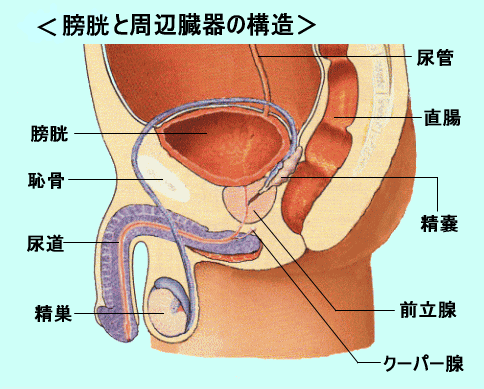
■ 膀胱の構造と発生件数
腎臓でつくられた尿は尿管を通り,膀胱に入ります。膀胱はこの尿を一時的に尿をためておくための器官です。
膀胱壁の外側には,平滑筋層があり,内側は粘膜でおおわれています。この筋層は弾力性に富み,尿がたまるにつれ袋状にふくらむことができます。
日本における膀胱がんの発生件数は年間1万8千人程度で,毎年約6千人が亡くなり,泌尿器系の中では最も多いがんです。罹患する年齢は40〜50才以上が多く,男性に多く発症しています。
膀胱がんは比較的予後が良く,膀胱がんの5年生存率は60〜80%ですが,膀胱がんは膀胱内に再発しやすいという特徴があり,定期的な検診が必要です。 |
|
|
|
|
膀胱の構造と膀胱がん |
|
スポンサードリンク |
|
 |
|
|
|
|
|
|
|
 |
|
|
|
|
■ 膀胱がんの原因
膀胱がんの原因ははっきりとはわかっていませんが統計的に以下の要因が発がんリスクが高いとみられています。
●高齢者,男性,喫煙者
年齢が高くなるほど,発症率が増加し,40才以下で発症することはまれです。また,男性は女性の3〜4倍,喫煙者は非喫煙者の2〜3倍の発症率です。
●化学物質への接触
以前から化学物質である芳香族アミンを扱う職業の人に多く見られるという指摘があり,現在はこの化学物質の製造と使用とが禁止されています。
しかし,現在でも,塗装業者,印刷業者,染色業者,美容師など,化学物質に接触する職業の人は,発症率が高いといわれています。
●特定の薬物,抗がん剤
精神安定剤のクロルプロマジン,解熱鎮痛薬のフェナセチン,抗がん剤のシクロフォスファミドを使用すると膀胱がんの発症率が高くなります。
その他,子宮がんへの放射線治療や高タンパクの食事なども発症リスクを高める因子として指摘されています。
|
|
|
|
|
|
| スポンサードリンク |
|
|
|
|
|
■ 膀胱がんの症状
膀胱がんのごく初期は無症状ですが,そのうち痛みをともなわない血尿が見られます。これは止まったり現れたり,断続的に見られるのが特徴で,この症状が繰り返されながら,徐々に症状が進行していきます。
また,悪性度の高い上皮内がんや浸潤がんでは,初期から排尿痛や下腹部痛が見られることがあります。
●血尿
膀胱がんを発症した患者の約80%に,薄赤茶色か明るい赤色の血尿が見られます。膀胱炎でも血尿が出る場合もありますが,これは排尿痛をともないます。しかし,膀胱がんの血尿には排尿痛がともなわないことがふつうです。
●排尿障害
症状が進むと尿が出にくい,尿意があっても排尿できない,残尿感がある,排尿回数が増えるなどの排尿障害が見られます。
●背部痛
膀胱がんが進行して,尿管口をふさぐようになると,尿が膀胱に流れず,尿管や腎臓にたまります。そのため,尿管や腎盂が膨張して水腎症(すいじんしょう)という病気になると,背中や腹部に鈍痛を感じるようになります。また下肢に浮腫すなわちむくみを生じることもあります。 |
|
|
|
|
|
| スポンサードリンク |
|
|
|
|
|
■ 膀胱がんの検査
膀胱がんの診断では,腫瘍マーカーもなく,血液検査で膀胱がんは発見できません。しかし,尿検査と膀胱鏡検査で100%診断ができます。
●尿検査
尿検査では血尿の有無やがん細胞の有無を調べます。ただし,腫瘍が小さい時や悪性度が低い場合はがん細胞が確認できないこともあります。
●膀胱鏡検査(内視鏡検査)
麻酔をして,内視鏡を尿道口から入れ,腫瘍の部位,数,形状や大きさなどを観察します。その際診断を確定するために,膀胱粘膜の一部をとり,病理学検査(生検)を行います。
●画像診断
超音波(エコー)検査,エックス線検査,CT,MRIなどにより,腫瘍の形態や浸潤の程度,さらに他の部位への転移を調べます。
また,膀胱外の腎盂や尿管にもがんが生じていないかを調べるため,ヨード剤を含んだ造影剤を,静脈に注射し,エックス線撮影を行います。
|
|
|
|
|
|
末期がんでもあきらめない! 世界が認めた抗ガン漢方薬! サンプル無料!
|
|
| |
|
■ 膀胱がんのステージ(病期)
●T分類(T:局所の腫瘍の進行レベル)
|
スポンサードリンク |
Tis Ta T1 T2 T3 T4
|
|
|
|
|
|
 |
|
|
|
|
|
|
- Tis:表皮内がん 上皮内に止まっているが悪性度が高いことが多い。
- Ta:乳頭状表在がん 悪性度は低い。
- T1:粘膜下層まで浸潤している表在がん
- T2:筋層なかばまで浸潤している浸潤がん
- T3:筋層なかばを越えている浸潤がん
- T4:膀胱壁を越え,近接の臓器にまで拡がっている転移がん
|
|
|
●TNM分類(T:局所の腫瘍の進行レベル,N:リンパ節への転移レベル,M:他臓器への転移レベル)
| 病期 |
進行状態 |
治療法 |
| 0期 |
がんが粘膜内または上皮内にとどまっている。
|
表在性乳頭がんでは内視鏡による経尿道的切除術を行う。
切除が困難な場合や上皮内がんでは,膀胱内注入療法(抗がん剤やBCG)を行う。 |
| 1期 |
がんが粘膜の下まで浸潤しているが,筋肉層には及んでいない。 |
経尿道的切除術で根治することもあるが,悪性度の高い場合は膀胱全摘出術を行う。 |
| 2期 |
がんが筋肉層まで浸潤している。 |
開腹手術による膀胱全摘出術および骨盤内リンパ節郭清を行う。
切除後,別の尿路をつくる尿路変更術を行う。
化学療法は手術や放射線治療との組み合わせで行う。
抗がん剤は2種類以上を併用する(多剤併用法)。
|
| 3期 |
がんが筋肉層を越えて浸潤している。
|
| 4期 |
a |
がんが前立腺,子宮,膣,骨盤壁,腹壁など近接する臓器に転移している。 |
周囲の浸潤臓器をふくめた広範切除を行う。
化学療法は手術や放射線治療との組み合わせで行う。抗がん剤は2種類以上を併用する。 |
| b |
遠隔転移している。 |
緩和治療を行う。進行を抑えるために全身化学療法を行うこともある。 |
|
|
|
|
|
|
膀胱がんの治療
膀胱がんの治療の中心は外科手術であり,表在がんは内視鏡手術が,浸潤がんには開腹手術が行われます。また,患者の状態により,抗がん剤治療,放射線治療,免疫治療などもおこなわれます。
■外科療法
●内視鏡手術
表在がんでは,尿道から膀胱鏡を挿入してリング上のワイヤーに高周波電流を流し,病巣部を切除する経尿道的腫瘍切除術(TUR)に,結核ワクチンのBCGを膀胱内に注入するBCG膀胱内注入療法を併用する方法が標準治療となっています。肉体的負担が少なく,根治ができる治療法です。
●膀胱部分切除術
以前は膀胱の一部のみ切除するという手術もおこなわれていましたが,再発や転移しやすいことがわかり,現在ではあまりおこなわれていません。
●膀胱全摘除術
浸潤がんの場合は膀胱全摘除術がおこなわれます。膀胱のすべてと前立腺や精嚢,女性の場合は子宮,さらに骨盤内のリンパ節を摘出(骨盤内リンパ節郭清)します。また,尿道も摘出することがあります。
この手術で,多くは勃起不全となります。しかし,神経の温存で,ある程度防ぐことはできますが,神経を温存すると再発のリスクは高まります。
膀胱を全部摘出した場合,新たな尿路を確保しなければなりません。その場合,腹部に排尿口をつくる尿路変更術がおこなわれます。
尿路変更術の代表的な方法は以下の3種類です。この他にも,切断した尿管を腹部の皮膚に直接吻合する尿管皮膚造瘻(ぞうろう)術や尿管をS状結腸につなぐ尿管S状結腸吻合術があります。
●回腸導管増設術
小腸の一部で小腸の下側にある回腸を20cmほど切断します。その回腸の横に尿管の切断部分を埋め込み,一方では回腸の切断面を右の下腹部の表面に接合し出口(ストーマ)とします。
この方法では絶えず尿が流れ出るため,尿をためるパウチ(袋)をストーマに常時つけておかなければならず,尿をためるパウチ(袋)も一回ずつ廃棄しなければなりません。
この方法は合併症は少ないといわれますが,皆無ではなく,腎盂腎炎,結石生成,ストーマ狭窄や腎臓の機能障害などが指摘されています。
●導尿型新膀胱造設術(代用膀胱形成術)
回腸や大腸の一部を切除し,腸を袋状に吻合して人工の膀胱をつくり,たまった尿はストーマから管を挿入して排出させます。
尿が常時流れ出ることがないため,尿をためるパウチをはり付けておく必要がないというメリットがありますが,その反面,手術時間が長く,術後,人工の膀胱内に結石ができやすいという欠点もあります。
●自排尿型新膀胱増設術(代用膀胱形成術)
前に示した導尿型新膀胱造設術と同様に腸を袋状にして人工の膀胱をつくった後,これを尿道にっないで本来の尿道口から排尿できるようにします。
ストーマが不要で尿道から排尿でき,自然排尿に近いというメリットがあるため,近年普及している方法です。しかし,尿道にがんが再発する確立が高い場合や,術後の排尿機能が安定しない女性には適応できません。
■放射線治療法
膀胱の表在がんに対しては前述した内視鏡手術とBCG膀胱内注入療法が有効な治療法として確立しているため,この場合,放射線が使用されることはあまりありませんが,浸潤がんには選択肢となります。
膀胱全摘術は80%〜90%の高い局所制御率をあげていますが,5年生存率は50%程度です。一方放射線治療は局所制御率では手術に及びませんが,5年生存率は手術と同等でかつ膀胱を温存できるというメリットがあります。
手術前に放射線治療を行いがんを小さくしてから手術をおこなうこともあります。また,膀胱を温存する目的で経尿道的腫瘍切除術(TUR)や化学療法を併用する場合もあります。
放射線を照射すると,下痢や頻尿,排尿時痛などが,放射線治療期間の中盤から後半に起こることがあります。晩期性の副作用としては,直腸出血,慢性膀胱炎,膀胱萎縮による頻尿などの副作用が生じることがあります。
■抗がん剤治療
抗がん剤投与は,膀胱内のがんを直接治療するための膀胱内注入療法と,転移に対して行う血管内投与とがあります。
●上皮内がんと表在性がんの抗がん剤治療
膀胱がんが粘膜層にとどまっている場合の抗がん剤治療では,膀胱内への抗がん剤注入が行われます。これには,外科手術後に膀胱内に残存するがん病巣を除く目的で行われる場合と,治療後における膀胱内再発を予防する目的で行われる場合とがあります。
この抗がん剤治療は通院治療として行うことができるというメリットがあり,これまで抗がん剤としてマイトマイシンやドキソルビシン(アドリアマイシン)が使用されてきました。
しかし,近年では,前述したBCG膀胱注入療法がもっとも抗がん効果が高いとされ,この方法が一般的に行われています。
この方法は,BCGを生理食塩水に溶かし,膀胱内に注入して,2時間後に排出させるというものです。gただし,この治療法では,膀胱炎や発熱がみられることがあります。
この方法が抗がん効果を示す理由ははっきりと解明されてはいませんが,BCGが膀胱の粘膜を刺激して炎症を起こさせ,表面のがん細胞を脱落させたり,あるいは免疫力を強化したりするからではないかと考えられています。
●浸潤がんと転移がんの抗がん剤治療
がんがリンパ節または他の臓器に転移している場合,抗がん剤治療がおこなわれます。また,転移,再発予防の目的でも使用されますし,あるいは膀胱全摘術の前にも使用されます。 一般的には2種類以上を併用する多剤併用法で治療されます。
現在,膀胱がんで効果があるとされる抗がん剤はM−VAC療法です。これは,4種類の抗がん剤(メトトレキサート,ビンブラスチン,ドキソルビシン,シスプラチン)を組み合わせるものです。
この抗がん剤投与を膀胱全摘術の前に3クール行うと,手術単独よりも治療効果が高くなります。
この抗がん剤治療では吐き気,食欲不振,白血球と血小板の減少,貧血,口内炎などの副作用がが生じることがあります。
■免疫療法療
膀胱がんの治療にこの方法が用いられるのは,おもに上皮内がんの治療としてであり,再発を防ぐことが主な目的です。前述のBCGの膀胱内注入法もこの免疫療法の一つと考えられます。
免疫力を強化する目的で,インターフェロンやインターロイキンなどを膀胱内に投与します。
インターフェロンはがん細胞の分裂・増殖を抑える効果があり,インターロイキンは,リンパ球やマクロファLンなどの免疫細胞がつくり出す物質で,免疫細胞を活性化することができます。
その他,患者のリンパ球を培養して,活性化,増殖させて体内に戻す,免疫細胞療法も行われていますが,免疫療法は,再発を防ぐための手段として有効です。
■レーザー治療
レーザー治療では,まず,光に反応し,がん細胞に吸収されやすい薬剤(フォトフリン)を膀胱内に注入します。がん細胞がこの薬物を吸収した後,レーザー光を膀胱内に照射します。
その結果,この薬剤から活性酸素が発生し,がん細胞殺傷します。治療後しばらくは,フォトフリンが代謝されるまで,患者は光を浴びないようにしなくてはなりません。
このレーザー治療は比較的新しい治療法であり,,早期の膀胱がんに対して有効と考えられ,研究がすすめられているところです。
|
|
|
|
|
|
|
■ 膀胱がんの生存率と予後
初発の膀胱がんの約70%はがんが粘膜層にとどまっている表在性がんで,膀胱を全摘出せずに治療することが可能です。
表在がんの5年生存率は70〜90%と高い数値をしていますが,再発率は高く,約60%の頻度で再発します。
筋層まで浸潤した場合の5年生存率は50〜80%で,膀胱から他に浸潤している場合は10〜30%です。 膀胱内再発の多くは2年以内に再発し,その中でも20%は悪性度が高くなります。
したがって治療を行った後でも定期的に診察を続けることが不可欠で,再発した場合も膀胱内で初期なら内視鏡手術で治療が可能です。
また,緑黄色野菜や水分を多く摂取することで発症リスクは下がると報告されています。
|
|
|
|

|
|


