食道がん・がん治療
|
 がん治療最新情報のホームへ がん治療最新情報のホームへ |
食道がん
 |
|
| |
末期でもあきらめない! 世界が認めた抗ガン漢方薬!
サンプル無料!
|
|
| |
■ 食道がんの特徴と種類
食道は長さが約25cmで直径が2~3cmぐらいの,のどぼとけの下の輪状軟骨の下部から胃の噴門までの環状の臓器です。食道の壁はおおまかにわけると,内側から粘膜,筋層,外膜から構成されています。
日本における食道がんによる死亡者数は約1万人で,多くが50歳以上に集中し,高年齢ほど発症率が高くなっています。また女性と比較して男性の死亡者が多いのもこのがんの特徴です。この差は飲酒や喫煙量の差と考えられますが近年この差は縮小しています。
消化管の外側は漿膜(しょうまく)と呼ばれる丈夫な膜でおおわれています。この膜は内部で発症したがんの外部への広がりを抑える効果を持っています。しかし,食道にはこのような漿膜がないため,食道がんは周囲の臓器へ浸潤しやすく,血管やリンパ管を通して転移する率の高いがんであると言えます。
食道がんの90%以上は粘膜層から発症する扁平上皮がんで,他は粘液を分泌する腺から発症する腺がんです。また食道の発症部位により,「頸部食道がん」「胸部食道がん」「腹部食道がん」の3つに大別することができます。 |
|
|
|
| |
|
|
|
|
| |
|
■ 食道がんの原因
食道がん発症のメカニズムはまだ解明されていません。しかし,統計学的には食道がん患者には喫煙や飲酒の習慣が長い人が多いことがわかっています。またかゆなど熱い飲食物を摂取する習慣のある地方でも食道がんは高い発症率を示しています。
近年の研究では,アルコールが第一段階で分解された後にできるアセトアルデヒトにより,がんを引き起こす可能性が高いということが報告されています。
日本人などモンゴロイド系人種にはこのアセトアルデヒトを分解する酵素が弱い人が多く,これは遺伝子の変異によるもので,欧米人には見られません。
この変異のある人はアルコー摂取により食道がんを発症しやすく,研究データによれば変異のある人は毎日1.5合以下の酒の摂取でも,変異のない人の6倍,1.5~3合の摂取では60倍,3合以上の摂取では90倍以上の発症率を示しています。
日本人の約40%の人はこの遺伝子変異によるアセトアルデヒト分解酵素のはたらきが悪い人です。 酒を飲むとすぐに赤くなったり,気分の悪くなる人はアセトアルデヒト分解酵素の弱い人なので予防の見地からアルコール摂取量は控えたほうがよいでしょう。 |
|
|
| |
|
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 食道がんの症状
早期である場合は自覚症状はほとんどありません。しかしがんが進行するとジュースなど酸味の強いものや熱いものを飲み込んだりすると胸にしみる感じや焼ける感じがしたりします。また食べ物などをよくかまない場合などつかえる感じがします。
さらにがんが広がり食道が細くなると,よくかんでもつかえる感じがして,つかえたものをはき出すことがあります。そして食べる量の減少とともに体重も減少していきます。
がんが進行して,背骨や大動脈,神経を圧迫するようになると背骨や胸の奥が慢性的に痛むようになります。また気管支や肺まで広がるとせきがでたり,血痰がでることもあります。 また食道の近くに声を調節している神経があり,これががんで壊されると声がかすれます。 |
|
|
|
|
|
|
|
|
食道の構造 |
|
|
|
|
|
|
|
|
|
 |
|
|
|
|
|
|
|
| |
|
|
|
|
| |
|
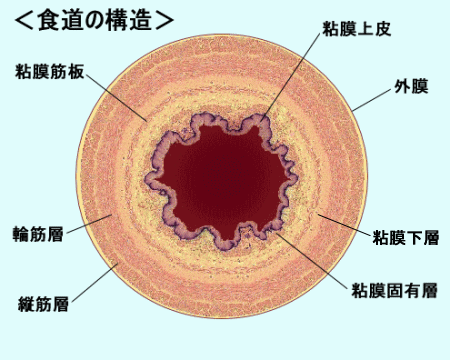
■食道の構造
食道は内側から,順に粘膜上皮,粘膜固有層,粘膜筋板,粘膜下層,輪筋層,縦筋層,外膜から成り立っています。
胃や大腸には外側に漿膜という丈夫な漿膜があり,そのため,がんが外へ浸潤するのを防ぐ役目を果たしています。
しかし,食道には,この漿膜がなく,薄い外膜だけで覆われているので,外へ浸潤しやすく,他の臓器に容易に転移しやすい臓器と言えます。 |
|
|
|
|
| |
|
|
|
| |
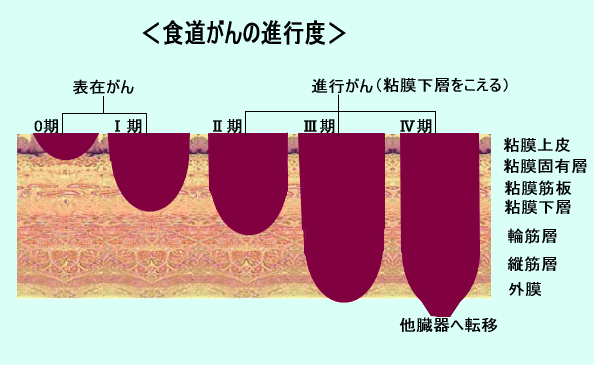
■食道がんの病期(ステージ)
| 0期 |
がんが粘膜上皮にとどまっており,リンパ節,他の臓器,胸膜腹膜にがんが認められない状態。 |
| I期 |
がんが粘膜にとどまっているが近くのリンパ節に転移がある状態。または粘膜下層まで浸潤しているがリンパ節や他の臓器さらに胸膜・腹膜にがんが認められない状態。
|
| II期 |
がんは筋層,または外膜に及んでいる状態,あるいは食道のがん病巣の近くのリンパ節のみにがんがあると判断される場合,そして臓器や胸膜・腹膜にがんが認められない状態。
|
| III期 |
がんが食道の外に明らかに出ていると判断される場合,食道壁にそっているリンパ節か,あるいは食道のがんから少し離れたリンパ節にがんがあると判断され,他の臓器や胸膜・腹膜にがんが認められない状態。
|
| IV期 |
がんが食道周囲の臓器におよんでいるか,がんから遠く離れたリンパ節にがんがあると判断される場合,あるいは他の臓器や胸膜,腹膜にがんが認められる状態。 |
|
|
|
|
| スポンサードリンク |
|
|
| |
|
|
|
 |
|
|
| スポンサードリンク |
|
|
|
|
|
| |
末期がんでもあきらめない! 世界が認めた抗ガン漢方薬!
サンプル無料!
|
| |
| |
|
|
|
|
| |
|
|
■ 食道がんの治療
●内視鏡手術
近年,内視鏡手術によるがん治療が進んで行われるようになりました。特にがんが粘膜上皮や粘膜固有層にとどまっている場合,内視鏡的粘膜切除術が可能です。
内視鏡手術は患者への負担が軽く,入院期間も短くてすむというメリットがあります。また内視鏡手術にはレーザー光線を利用した方法もあります。
(1)内視鏡的粘膜切除術
この手術はのどから食道の内側に局部麻酔をかけた後に病巣の粘膜の下に生理食塩水を注入して,隆起させ,それをスネアと呼ばれるリング状の針金でつまみあげ,高周波電流で焼き切るという方法です。入院も1週間ほどで,術後のQOLを下げないというメリットがあります。
(2)レーザー治療
内視鏡にファイバーを通し,レーザー光線を患部にあて治療します。光に反応し,かつがん細胞に集まりやすい物質を静脈に注射し,低出力光線でその物質の反応により活性酸素を発生させ,がん組織を破壊する方法です。
レーザー治療は体力的に外科手術ができない患者に有効とされ,症状を緩和しQOLを改善するための緩和療法としても用いられます。
●開腹手術
開腹手術は多くががん病巣とリンパ節を切除する方法で,食道がんの治療法としては一般的なものです。手術は,がんが発生した臓器と転移している可能性のあるリンパ節を一緒に切除します。
食道がんのほとんどが胸の中の食道に発生しますので,切除するには胸を切開しなければなりまぜん。食道がんはがんの発症部位によって手術方法も異なります。
(1)頸部食道がん
がんが小さく頸部の食道にとどまり,周囲への浸潤もみられない場合は,のどと胸の間の頸部食道と頸部リンパ節を切除します。切除した食道のかわりに小腸の一部を移植して再建します。
また,のどの周辺まで拡がったがんでは頸部食道とともに喉頭をすべて切除し,小腸の一部を咽頭と胸部食道の間に移植します。そして気管の入口をつくるという複雑な手術になります。また喉頭を切除するため声が出せなくなります。
(2)胸部食道がん
多くの場合胸部食道の大部分を切除します。心臓をさけるため右胸を開いてリンパ節とともに切除する方法と,開胸を行わずに頸部と腹部を切開し食道を抜き取る「食道抜去術」があります。
後者の方法は患者の肉体的負担が軽いというメリットがありますが,食道の周囲のリンパ節を切除できないため,再発の可能性が低い患者に適用されます。
しかし,最近では胸腔鏡を使って開胸せずに食道を切除するとともにリンパ節の廓清も行われるようになりました。
胸部食道を切除した後,胃を引き上げて残っている食道とつなぎ,食物の通る道を再建します。胃を利用することが困難な場合は,結腸や小腸を使います。
再建した食道が通る経路は胃や大腸を引き上げる経路により,前胸部の皮膚の下を通す方法,胸骨の下で心臓の前を通す方法,もとの食道のあった心臓の裏を通す方法の3通りがあります。
(3)腹部食道がん
腹部食道のがんに対しては,左側の下部を切開して食道の下部と胃の噴門部を切除します。食道再建には空腸や結腸を使います。また病巣の拡がり具合により,胃や横隔膜,脾臓を切除することもあります。
(4)食道内挿管法
この方法は、進行した食道がんにより食道内腔が狭くなり,食事の摂取が困難になった場合に,内視鏡を用いてシリコンゴムや金属メッシュなどの人工食道を挿入し食事の摂取を可能にするもので、根治手術が困難な進行食道がんに適応されます。
根治的な治療法ではありませんが,近年生活の質(QOL)の向上を目的として積極的に導入されている治療法の1つです。
また,食道内挿管法が不可能な場合は、食道の病巣はそのままにしておき、食べ物が通る新たな道をつくります。これを食道バイパス術と呼びます。
●術後の合併症やQOLの低下について
手術に続いて発生する合併症は肺炎,縫合不全,肝臓・腎臓・心臓障害などです。これらの合併症が死につながる率,すなわち手術死亡率(手術後1ヵ月以内に死亡する割合)は2~3%あります。
また食道を切除するこれらの手術は多くがQOLを低下させます。特に頸部食道と胃を直結した場合はわずかな食事で満腹感が生じることも多く,一日に何度も食事をしなければならなくなります。
胃の中身が残っている時に胃の内容物が口に逆流したり,胸部の中で胃が膨張するため心臓や肺が圧迫されることもあります。
このように食道がんの手術は多くがQOLの低下を招くことが多いので,事前に医師と良く確認して治療に取り組みたいものです。
|
|
|
|
| |
|
|
|
|
| |
|
■ 放射線治療
放射線治療はがんが進行していたり,切除しにくい部位だあったり,また患者が手術に耐える体力を持っていない場合などに行われることが多い治療法です。
食道がんは90%以上が扁平上皮がんなので,放射線に対する感受性はあり,治療が有効です。しかし,放射線だけで治療した場合の5年生存率はわずか6~12%と低い値です。
しかし,近年放射線と抗がん剤を組み合わせる放射線化学療法で,手術治療と同等の5年生存率が得られるなどの臨床例が報告されており,治療の苦痛も少なく,QOLも低下しないため,この方法を検討している病院も増えています。
放射線治療には体の外から照射する体外照射とプラスチックチューブに微量の放射性物質を入れ,病巣に照射する腔内照射があります。
放射線の副作用として照射した部分の皮膚が日焼けのような状態になったり,全身の倦怠感や食欲の低下,食道炎(のどや食道の痛み,つかえ感)が生じることがあります。また頸部への照射は口の渇きや声のかすれなどの症状がでることがあります。
|
|
|
| |
|
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 抗がん剤治療
現在,フルオロウラシルとシスプラチンの2剤を組み合わせた治療法がもっともよく用いられています。抗がん剤には,食欲不振や吐き気,嘔吐,リンパ球の現象などな様々な副作用があり,特にシスプラチンは腎臓障害をおこすことがあります。
このフルオロウラシルやシスプラチンは放射線に対する増感作用があり,放射線に先行して投与するか,または同時に照射することでより高い効果を得ています。
近年,プラチナ製剤のネダプラチンが食道がんに対して,シスプラチンと同等かそれ以上の効果を示すことが報告されています。 |
|
|
| |
|
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 遺伝子治療
千葉大学付属病院では進行性食道がんの患者10名に遺伝子治療を行ってその成果を発表しています。この治療方法はがん細胞の増殖を抑制するp53遺伝子を毒性をなくした風邪のアデノウィルスに組み込み,内視鏡を使って直接患部に注入するという方法です。
現在までに,放射線治療抵抗性の進行食道癌患者10名に対して,合計51 回の遺伝子治療を実施しました。 その結果10名中6名が1年以上生存しており,そのうち1名は3年以上生存し,現在まで重篤な副作用はなく安全にがん治療が施行されているとのことです。 |
|
|
| |
|
|
|
|
|
|
 |