 がん治療最新情報のホームへ がん治療最新情報のホームへ |
胃がん

|
末期でもあきらめない! 世界が認めた抗ガン漢方薬!
サンプル無料!
| |
国内の胃がん患者数は第1位で,がんで亡くなる人の4分の1が胃がんによるものです。また,死亡者数は肺がんについで第2位です。
近年,国内における胃がんの発症率は減少傾向にあります。しかし世界的にみると,その発症率や死亡率は最も高い数値を示しています。
胃がんの5年生存率は50%~60%で,この数値は近年向上し続け,診断法や治療技術の進歩により,現在では早期に発見し,治療を行えば100%完治するとまで言われるようになりました。 |
|
|
| |
末期がんでもあきらめない! 世界が認めた抗ガン漢方薬! サンプル無料!
|
| |
スポンサードリンク |
|
|
| |
|
|
| |
■ 胃がんの原因
胃がんの発症のメカニズムは完全には解明されていませんが,それでもかなりの要因が明らかになってきています。胃がんは多くの場合,胃炎や胃潰瘍から生じるとみられています。すなわち,胃炎や胃潰瘍で胃壁の細胞が傷み,それを繰り返すなかで遺伝子に変異が生じ,がん化すると考えられます。
したがってこの胃炎や胃潰瘍を引き起こす要因となるものが胃がんの原因にもなりうるということが言えます。
特に胃は食物を消化するための器官であり,それだけに食生活との関連が指摘されています。 以下に胃がんの要因として指摘されているものを示します。 |
|
| |
|
|
| |
| 胃がん発症の要因として指摘されているもの |
●ストレス
ストレスは血液の流れを悪くし,活性酸素を大量に発生させ,胃炎や胃潰瘍の原因となります。これらが繰り返されることで胃壁ががん化する危険性があります。
ストレスが多くいつもいらいらしている人は胃がんになる確率が2倍になるとの研究結果が癌学会で報告されています。 |
|
●食塩の過剰摂取
動物実験などから,胃の中で塩分濃度が高まると粘膜がダメージを受け,胃炎が発生し発がん物質の影響を受けやすくなることが示されています。
厚生労働省の研究では,約4万人の男女を食塩接収量により,5つのグループにわけ10年間追跡調査し比較したところ,食塩摂取量の最も多いグループは少ないグループに比べ2倍の胃がん発症率を示し,特にたらこや塩辛など高濃度塩分のものを毎日食べる人は食べない人に比べ3倍の発症率を示しているということがわかりました。
|
|
●喫煙
タバコの煙にはニトロソアミンやジベンゾピレンなどの発がん物質が含まれ,これらが胃壁を刺激し,がんの発症を促すと考えられています。また喫煙は活性酸素も発生させます。 喫煙者は非喫煙者と比較すると胃がんの発症率が1.5倍~2倍になります。 |
|
●大量のアルコール
アルコール自体には発がん性はありませんが,量が多いと胃の粘膜を傷めます。そこにタバコの中の発がん物質が作用すると相乗作用でよりがん化のリスクが高くなり,胃の入り口に近い部位のがんに限っては,喫煙者は3倍,さらにアルコールも飲む人は5倍も発症率が高くなります。
|
|
●食品添加物・焦げ
ハムやベーコンの製造に用いられる亜硝酸塩は発がん物質ニトロソアミンを生成させ,同様にニトロソアミンを含む肉や魚の焦げた部分も胃がんを引き起こす要因と考えられています。 |
|
●ピロリ菌
ピロリ菌は日本人では50歳以上の人の80%が感染していると言われています。ピロリ菌から分泌される毒素は胃粘膜のタンパクと結合し,粘膜細胞を剥離させます。そこに胃酸が作用し,潰瘍を発生させます。
この毒素にアルコールが加わると相乗効果で胃壁をがん化させる危険性がさらに高まります。ピロリ菌感染は血液検査でわかり抗生物質で殺せるので,早めに除去しておきましょう。
ただし,ピロリ菌除去は必ずしも万能ではなく,除菌の後に逆流性食道炎などが起こることもあり,医師とよく相談しましょう。 |
|
●遺伝子異常
胃がん患者の6割は細胞の増殖を抑えるブレーキ役の遺伝子に異常があることを,京都大学ウイルス研究所の伊藤嘉明前教授らが発見し報告しています。
胃がん患者計46人から採取した細胞を調べると患者の約60%で消化酵素の分泌を促す「RUNX3」と呼ぶ遺伝子の活動が停止していました。
この遺伝子が働かなくなることにより,粘膜細胞が限りなく増殖してしまうことがわかっています。この遺伝子の活動停止をいかにすれば防ぐことができるかが今後の研究の課題です。 |
|
|
|
|
|
| |
■ 胃がんの予防
上記に示した様に胃がんは食生活との関連が深く,食生活を改善することで,予防がしやすいがんとも言えます。食生活を見直し,胃がんの原因となる胃炎や胃潰瘍をつくらないように工夫することが大切です。以下にまとめて示します。がん全体の予防方法はがんの予防方法のページをごらんください。
(1)過労を避け,ストレスをためない。
(2)塩分接収を控える。
(3)タバコは吸わない。
(4)アルコールを飲み過ぎない。
(5)焦げた食品は避ける
(6)ピロリ菌は早めに除去する。
(7)野菜を豊富に食べる。 |
野菜に含まれる,ビタミン類,βカロチンなどの色素類はがんの原因ともなる活性酸素の発生を抑えます。
厚生労働省が男女4万人に対して追跡調査を行った結果,淡色野菜をよく食べる人は食べない人に比べて胃がんの発症率が52%低く,緑黄色野菜を食べる人は36%,果物では30%低いということが報告されています。 |
|
|
|
| |
| |
■ 胃がんの症状
早期の胃がんはほとんど自覚症状がありません。腹痛や胃部の不快感が見られたとしても,胃炎など他の病気でもみられる症状であり,これだけの症状で胃がんと断定できるものではありません。
逆に胃がんでもこのような不快な症状を胃炎や胃潰瘍と考え,見過ごす危険性もありますので,このような症状がみられた時は,受診と検査が必要です。
●早期胃がんの症状
腹痛が最も多く,胸やけ,膨満感など腹部の不快感,吐き気,嘔吐,げっぷ,吐血,下血などの症状が見られることがあります。
しかし,早期がんは自覚症状がないことが多く,集団検診や人間ドックで約半数近くが発見されています。したがって特に40代以上は定期的に検診することが大切です。
●進行胃がんの症状
ほとんどの人に自覚症状が見られ,腹痛,腹部の不快感,食欲不振など早期がんと同様の症状がみられます。さらに進行するとこれらの症状が激しくなるとともに,体重の減少や貧血も見られ,しこりも外部から感じられるようになります。やがて腹水や胸水がたまり,持続的な痛みが続くようになります。
|
|
|
|
| |
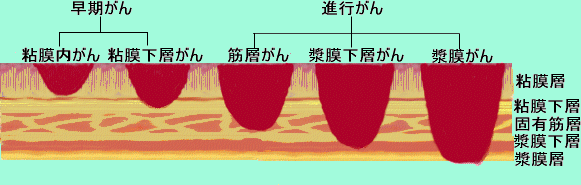
■ 胃がんの種類
胃がんには大きく分けて早期胃がんと進行胃がんの2種類に分けられます。胃壁は胃の内側から外側に向かって粘膜上皮,粘膜筋板,粘膜下層,固有筋層,漿膜下層,漿膜となっています。
胃がんははじめに内側にある粘膜層に発生し,次第に粘膜下層,固有筋層,漿膜へと外側に向かって進行していきます。
粘膜下層まで進んだものを早期胃がん,それを超えて,筋層や漿膜層まで達したものを進行胃がんと言います。 |
|
|
| 胃がんの進行度 |
 |
|
|
| |
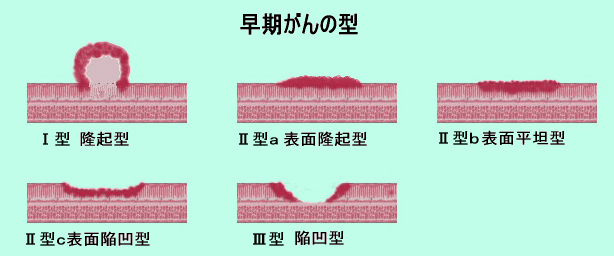
●早期胃がんの種類
大きく3つの型に分けられています。Ⅰ型は隆起型,Ⅱ型は表面型,Ⅲ型は陥凹(かんおう)型です。Ⅱ型はさらにⅡa(表面隆起)型,Ⅱb(表面平坦)型,Ⅱc(表面陥凹)型に分けられています。
早期胃がんは転移が少なく,転移してもがん近くの少数のリンパ節にとどまっていることが多く,手術でほぼ完治します。 |
|
|
| 早期がんの型 Ⅰ型~Ⅲ型 |
 |
|
|
| |
●進行胃がんの種類
進行胃がんは4つの型に分けられます。1型は胃の内側に隆起している腫瘤型,2型は正常組織との境界がはっきりした潰瘍限局型,3型は境界のはっきりしない潰瘍浸潤型,4型は隆起も潰瘍もなく広がったびまん浸潤型です。
がんの深さと手術後の生存率は密接に関係しており,進行がんであっても筋層に少し食い込んだものなら5年生存率は80%程度でほぼ早期がんに匹敵する生存率が得られます。
しかし外側の漿膜まで達すると5年生存率は40パーセントになり,さらに多臓器への転移が認められると10%程度に下がってしまいます。 |
|
|
| 進行がんの型 1型~4型 |
 |
|
|
| |
■ 胃がんの治療
胃がんの治療は手術,放射線,抗がん剤の三大治療の他に,最近では免疫療法も行われています。胃がんは放射線や抗がん剤はそれほど有効ではないため,手術による切除が中心となりますが,放射線や抗がん剤は手術の補助手段として使われたり,手術ができない場合使われます。
■ 胃がんの病期(ステージ)と治療方法
胃がんの病期(ステージ)はがんが胃壁のどの層まで 浸潤しているかをみる進行度とリンパ節転移の有無,遠隔転移の有無によって分類されます。
がん治療は多岐にわたり,医師や病院によって異なるという現実があります。このような実態から日本胃癌学会は胃がん治療ガイドラインを示し,ステージに対応する参考になるべき治療法を示しています。これは多くの医師が妥当であると思われる日常診療(標準的な治療)と臨床研究(新しい試みの治療)に分けている点が特徴です。
■ 胃がんの治療ガイドラインに示される病期(ステージ)とそれに対応する日常診療としての治療
胃がんの病期(ステージ)はIA, IB, II, IIIA, IIIB, IVの6つに分かれます。早期胃がんはほとんどがIAとIBに入ります。ステージIA,
IBは手術によりほぼ治癒する病期です。
ステージIAでは,手術ではなく内視鏡による治療(EMR)でも治る可能性があります。IIは中くらいに進んだ胃がんで,手術により治る可能性が高い病期です。IIIA,IIIBは進行がんですがまだ手術で治る可能性のある病期です。IVになると胃がんが遠くの臓器に転移した状態で,完全に治すことが難しくなります。 |
|
|
リンパ節転移
腫瘍進行度 |
N0
リンパ節転移がない |
N1
胃に接したリンパ節に転移がある |
N2
胃を養う血管に沿ったリンパ節に転移がある |
N3
さらに遠くのリンパ節に転移がある |
T1,M(粘膜)
胃の粘膜に限局している |
ⅠA
分化型で2cm以下なら内視鏡で粘膜切除、それ以外は縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す) |
ⅠB
2cm以下なら、縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す)、それ以外は普通の胃切除術
|
Ⅱ
普通の胃切除術 |
Ⅳ
拡大手術
姑息療法(がんによる症状を改善する手術)
化学療法
放射線療法
緩和医療 |
T1,SM(粘膜下層)
胃の粘膜下層に達している |
ⅠA
縮小した胃切除術(リンパ節郭清一部省略、神経、胃の出口、大網など残す) |
T2
胃の外側表面にがんが出ていない、主に胃の筋層まで |
ⅠB
普通の胃切除術 |
Ⅱ
普通の胃切除術 |
ⅢA
普通の胃切除術 |
T3
筋層を超えて胃の表面に出ている |
Ⅱ
普通の胃切除術 |
ⅢA
普通の胃切除術 |
ⅢB
普通の胃切除術 |
T4
胃の表面に出た上に、他の臓器にもがんが続いている |
ⅢA
拡大手術
胃以外の臓器も切除 |
ⅢB
拡大手術
胃以外の臓器も切除 |
Ⅳ |
| 肝,肺,腹膜など遠くに転移している |
Ⅳ |
| |
■ 胃がんの治療ガイドラインに示される病期(ステージ)とそれに対応する臨床研究としての治療
臨床研究の治療法では新しく試みられているもので評価は定まっていなくても,科学的根拠や安全性がある程度確保されている治療法を示しています。
日常診療と比較し,臨床研究の治療の特徴としては・内視鏡の適応範囲の拡大,・腹腔鏡手術の採用,・補助的な化学療法の採用,・リンパ節を広く切除する手術の採用,温熱療法の採用などがあげられます。 |
|
リンパ節転移
腫瘍進行度 |
N0
リンパ節転移がない |
N1
胃に接したリンパ節に転移がある |
N2
胃を養う血管に沿ったリンパ節に転移がある |
N3
さらに遠くのリンパ節に転移がある |
T1,M(粘膜)
胃の粘膜に限局している |
ⅠA
内視鏡による分割切除、胃の局所切除、分節切除、レーザー治療など |
ⅠB
腹腔鏡を用いた胃切除術
|
Ⅱ |
Ⅳ
さらに広くリンパ節や近くの臓器を切除
減量療法(できるだけがんを減らす)
化学療法
温熱化学療法 |
T1,SM(粘膜下層)
胃の粘膜下層に達している |
ⅠA
開腹下の局所切除、分節切除、腹腔鏡を用いた局所切除、胃切除 |
T2
胃の外側表面にがんが出ていない、主に胃の筋層まで |
ⅠB
腹腔鏡を用いた胃切除術 |
Ⅱ
手術後の化学療法 |
ⅢA
手術後の化学療法 |
T3
筋層を超えて胃の表面に出ている |
Ⅱ
手術後の化学療法、手術前の化学療法 |
ⅢA
リンパ節を広くとる手術、手術後の化学療法、手術前の化学療法 |
ⅢB
リンパ節を広くとる手術、手術後の化学療法、手術前の化学療法 |
T4
胃の表面に出た上に、他の臓器にもがんが続いている |
ⅢA
化学療法、手術前の化学療法、手術後の化学療法、放射線療法) |
ⅢB
さらに広くリンパ節や近くの臓器を切除、化学療法、手術前の化学療法、手術後の化学療法、放射線療法 |
Ⅳ |
| 肝,肺,腹膜など遠くに転移している |
Ⅳ |
| |
このようにガイドラインに治療法が2種類示されたということは胃がんの治療の選択肢は1つにはまとめられないということでもあり,それぞれの治療のメッリトやデメリットを医師とよく相談し,インフォームドコンセント(医師からの十分な説明と患者の同意)を得ることが大切です。すなわち治療法を十分に理解した上で,納得のいく治療を患者が選択し,医師に希望を伝えるべきです。
■ 手術療法
●開腹手術
通常の外科手術で,現在胃がんに対してもっとも多く行われている治療法です。胃がん治療ガイドラインではこれを定型手術,縮小手術,拡大手術に分けています。
(1)定型手術
胃を3分の2以上切除し,胃から少し離れた2群リンパ節まで廓清するもので,従来からある一般的な手術方法です。
(2)拡大手術
肝臓や膵臓あるいは大腸などをあわせて切除したり,2群よりも遠いリンパ節を廓清するなど,定型手術をこえる手術方法のことをいいます。
定型手術よりより多くの組織を切除することにより,転移からの発症を減らせる可能性もありますが,術後のQOLは大きく低下します。また合併症を起こすこともあります。
この拡大手術に対する評価は現在定まっていませんが,国立がんセンターの調査報告で進行胃がんの手術では胃の周囲のリンパ節を広く切り取る拡大手術は,延命上の利点はなく,むしろ患者の状態を悪化させている可能性もあるという報告がなされています。
(3)縮小手術
検診の普及や診断装置などの発達により,早期で発見されることが多くなり,術後のQOLを重視するという考えからも切除する範囲やリンパ節廓清の範囲を小さくする手術が進んで行われるようになっています。
●腹腔鏡手術
近年治療技術の進歩により,開腹せずに,腹壁に孔を開け腹腔鏡を使って手術する手術がさかんに行われるようになりました。
この手術は,開腹手術が20cm以上に大きく切開しなければならないのに対して,切開部分も小さいため,患者の負担が少なく,術後の痛みも少なく,1~2週間で退院できるというメリットがあります。
この手術の方法は,腹壁に3カ所の孔をあけ,そこから腹腔鏡につけたカメラ挿入し,モニターを見ながら,バルーンで固定した胃を治療器具で手術するという方法で,ガイドラインでは日常診療として推奨されていませんが,今後もさらに普及し発展するがん治療法であると考えられます。
●内視鏡手術
腹腔鏡が腹部の孔から行うのに対し,この手術は口から柔軟な内視鏡を入れ,操作するものです。
この治療はがんが胃の粘膜層にとどまり,リンパ節への転移が起こっていない早期のがんに適用されます。
(1)ポリペクトミー
内視鏡の先端からリング状の針金(スネア)を出して,ポリープ状の患部にはめ,このスネアを絞り込むことによって病巣を突出させ,そのまま高周波電流を流して焼き切るという治療法です。 この方法はポリープ状のがんを対象に行われてきました。
(2)粘膜切除術(EMR)
その後ポリープ状でないがんでも切除できる方法が開発され,ストリップバイオプシーと呼ばれています。 その方法とは病巣の粘膜の下に生理食塩水を注入して浮き上がらせ,リング状ワイヤーのスネアでつまみあげ,高周波電流で焼き切るという方法です。
(3)粘膜下層剥離(はくり)術(ESD)
しかしこれまでの内視鏡手術では隆起型早期胃がんは大きさ20mm以内,陥凹型早期胃癌は10mm以内等の制限がありました。なぜなら従来の方法では大きすぎると病巣の分割切除となり,再発が増えるなどの欠点があったからです。
穿孔などを防止する目的で従来のNeedleナイフの先端に絶縁体のセラミックチップを装着したITナイフの開発で病変の大きさにかかわらず,多くの場合早期胃癌であれば一括切除が可能となりました。これを粘膜下層剥離術といい,現在広くおこなわれるようになっています。
(4)レーザー治療
内視鏡にファイバーを通し,レーザー光線を患部にあて,治療します。光に反応し,かつがん細胞に集まりやすい物質を注射し,低出力光線でその物質の反応によりがん組織を破壊する方法と高出力でがん病巣に広く照射し,破壊する方法があります。このレーザー治療は切除が困難なほど大きな広がりをもったがんにも有効なため,症状を緩和しQOLを改善するための緩和療法としても用いられます。
■ 抗がん剤
胃がんには抗がん剤は大きな効果は期待できないとされ,手術不可能な場合や術前,術後の補助療法として適用されます。
しかし最近では抗がん剤(TS-1,タキサン,イリノテカン,PS1,シスプラチン等)を組み合わせて使うことで,スキルスなど進行の早いがんにもめざましい効果上がっていることが報告されています。
ただ,抗がん剤の効果には個人差があり,強い副作用や,免疫力の低下も招くというデメリットもあります。
■ 放射線治療
胃がんは早期にしても放射線治療だけではあまり効果は期待できないと言われています。したがって手術が不可能な場合の疼痛緩和や術前にがんを縮小させる手段として用いらることが多い治療法です。
最近のアメリカの研究報告ではタキサン系抗がん剤パクリタキセル(タキソール)と放射線治療の併用が著しい効果をあげていると発表されています。 |
|
|
|
| |
■ スキルス 胃がん
スキルス胃がん(硬性がん)は,若年層に多く見られる悪性度の高いがんです。このがんは特に30才代~50才代の女性の発症率が高いという特徴があります。(女性は男性の約1.25倍の発症率)
このスキルスがんは,細胞の分化度(成熟度)の低い腺がんの一種で,がん細胞よりもがん細胞を囲むまわりの組織が多く,さわった時に,がんが硬いという特徴があります。
スキルス胃がんは,細胞どうしを結びつける細胞接着分子が減少しており,がん細胞がばらばらになりやすく,粘膜の中にもぐり込んで増殖します。すなわち進行がんの分類では4型のびまん浸潤型であり,そのため正常な組織とがん細胞が混じっている組織との判別が難しく,発見も遅れる危険性が高いがんです。
さらにこのスキルス胃がんは分裂・増殖する速度が非常に速く,多くは発症してから数カ月で,胃壁の半分以上に拡がってしまいます。
また,このがんは胃壁や血管を溶かす,タンパク質分解酵素を普通のがんよりも大量に分泌しています。したがって早期から血流やリンパ流にのり,転移しやすいという特徴があり,発見時にはすでに浸潤や転移を起こして,手術が困難なことが多く,手術後の生存率も15~20%程度です。がんの転移と再発参照
■ スキルス 胃がんの治療
スキルス胃がんの最も確実な治療法は胃の全摘手術です。というのもこのスキルス胃がんの場合,多くが発見された時点ですでに胃全体に拡がっているからです。
スキルス胃がんでは全患者の約20%が脾臓周辺のリンパ節まで転移しているため,この胃全摘手術では脾臓も切除します。
このスキルス胃がんは特に腹膜に転移しやすく,これまで腹膜転移を起こしたがんは手術の適応外でした。しかし近年,「腹膜切除術」が開発され,これまで切除不能といわれていた患者にも手術が可能となり,5年生存率も向上しています。
また,最近では,42度C以上に暖めた生理食塩水に抗がん剤を溶かし,腹腔内に入れる「化学温熱灌流法(CHPP)」を実施している病院もあり,この治療法で腹腔内転移予防に効果があることが確認されています。 |
|
|
|
| |
■ 手術後のケアについて
●手術直後のケア
胃の手術は成功してもその後のケアによってQOLは大きく変化します。特に手術直後に気をつけなければならないものにエコノミークラス症候群と呼ばれる血栓症があります。これは下肢の静脈に生じた血栓が肺梗塞をおこすというもので,手術後の運動不足が原因と考えられています。
したがって手術後は立つことから始め,2日後からは歩行練習をするなどして体を無理のない程度に動かすことが大切です。
●退院後のケア
退院後はしばらく静養が必要ですが,手術後の後遺症として発生しやすいものに,ダンピング症候群と呼ばれる症状を初めとして,逆流性食道炎,栄養障害,貧血,肝臓や膵臓の機能障害,胆石の発生などがあります。
胆石の発生は胃の切除により,胆嚢の神経系が切断されてしまい,胆嚢のはたらきが鈍くなることが原因です。
ダンピング症候群には食後すぐに発生する早期ダンピング症候群と食後数時間後におこる後期ダンピング症候群とがあります。
早期ダンピング症候群とは胃の切除により,食物が急激に小腸に送られるため,起こるもので,吐き気,嘔吐,腹痛,下痢,めまい,冷や汗などが見られることがあります。
この対策としては,食事を1日に6回程度に分け,少量ずつよくかんで食べることが大切です。また水分は食事中は避け,食事の合間に摂るようにしましょう。
また,後期ダンピング症候群は食後急激に上昇した血糖値を抑えるために過剰に分泌されたインスリンによる低血糖が原因です。脱力感,冷や汗,めまいなどが見られます。低血糖が原因なので糖分を補給することで,症状を抑えることができます。
逆流性食道炎は噴門の切除により,胃液が食道に流れやすくなり起きる症状です,対策としてこの症状は寝た時におこりやすいので上半身を20度ぐらい高くして寝てみましょう。それから寝る前は油脂の多い食事などは控えましょう。
貧血は,胃の切除により,鉄分やビタミンB12の吸収が低下するために起こるもので,鉄剤やビタミンB12の経口投与か注射での投与が必要になります。 |
|
|
  |
 |
| |
| |