|
|
|
|
肝臓がん
 |
末期でもあきらめない! 世界が認めた抗ガン漢方薬!
サンプル無料!
|
| |
|
■ 肝臓がんの罹患者数と種類
肝臓がんは日本では増加傾向であり,年間約4万人以上の人が肝臓がんにかかり,死亡者数ではすべてのがんの中で,男性は肺がん,胃がん,大腸がんについで4位,女性では大腸がん,肺がん,胃がん,膵臓がんについで6位で年間3万人を超えています。
肝臓がんははじめから肝臓にできる原発性肝臓がんと他の臓器から転移した転移性肝臓がんに分けられます。
原発性肝臓がんはその約90%が肝細胞がんとよばれるもので,その他には胆管細胞がんや小児に発生する肝芽腫などがあります。 |
|
|
|
| |
|
|
|
|
|
|
|
スポンサードリンク |
|
 |
|
|
|
|
|
|
|
|
|
|
| スポンサードリンク |
|
|
| |
| |
|
|
|
|
| |
|
■ 肝臓の構造
肝臓はからだの中で最も大きな臓器で,右側を右葉と呼び全体の3分の2を占め,左側を左葉と呼んでいます。
肝臓は腹部の右側上部にあり,胸部と腹部を分けている横隔膜に接し,靱帯で支えられています。
肝臓には「肝動脈」と「門脈」,「胆管」と呼ばれる管が3本あります。「肝動脈」は心臓から送られる血液が肝臓に入るための管であり,肝臓はこの「肝動脈」を通して,酸素と栄養を得ています。
「門脈」は小腸で吸収されたぶどう糖やアミノ酸を肝臓に運ぶ管です。この血液は肝臓に入ることで,タンパク質や脂肪,グリコーゲンに生成されます。
「胆管」は肝臓がつくる胆汁を流す管です。胆管を通った胆汁は,胆嚢(たんのう)で濃縮され,十二指腸に流れ,脂肪や一部のビタミンの消化吸収を助けます。
肝臓の機能
肝臓の機能は多岐にわたり,代謝機能,解毒機能,胆汁生成機能などがあります。
代謝機能としては糖の代謝による血中糖度の調整,アミノ酸の代謝によるタンパク質の合成,脂質代謝による,コレステロールやリン脂質の合成などがあります。
解毒機能としてはアルコールや薬物,毒物を分解し,胆汁の中に排出する機能があり,ビタミンA,D,EやビタミンB群を貯蔵する機能もあります。
|
|
|
|
|
末期がんでもあきらめない! 世界が認めた抗ガン漢方薬!
サンプル無料!
|
| |
| |
|
|
|
|
|
|
■ 肝臓がんの原因
日本人の肝細胞がんは,その多くが慢性肝炎や,肝硬変から発症します。特にB型肝炎やC型肝炎は感染したウィルスにより,肝細胞の遺伝子に突然変異がおこり,がん化すると考えれています。
肝臓がんは他の臓器のがんとは異なり,他の場所からの転移が多いということが言えます。それは血流に乗ったがん細胞が肝臓の中にある小葉にとらえられ,そこで増殖するためです。
アルコールの多飲は肝硬変につながり,それがやがて肝細胞がんの発生につながることはよく知られています。またナッツ類に含まれる植物毒(アフラトキシン)を吸収することで肝臓がんが発生することもあります。
2002年には肝臓の細胞をがん化させるがん遺伝子(ZNFN3A1)が発見され,この遺伝子のはたらきにより,細胞の異常増殖が起こると考えられています。
|
|
|
|
|
|
| |
|
■ 肝臓がんの症状
肝臓は沈黙の臓器と呼ばれるように,症状が出にくく,症状が現れるようになってからは,もう手術もできないほど進行していたということが多いがんです。
肝臓がんも末期になり,がんがかなり大きくなると,外からさわるとしこりを感じたり,上腹部の右側に圧迫感を感じるようになります。
そしてがんの進行とともに,肝臓の機能が低下すると,黄疸や腹水がみられ,発熱,意識障害などが起こることがあります。
前述したように慢性肝炎から肝硬変となり,やがて肝臓がんへと発症するケースが多いのですが,慢性肝炎の場合ほとんど自覚症状がないため,人間ドックや集団検診などではじめて慢性肝炎と診断されるケースも多いのです。
この慢性肝炎が進行すると,肝臓の繊維化が進み,全身倦怠感や疲れやすいなどの症状が見られますが,不安な症状があれば,診察を受け,血液検査などで診断してもらう必要があります。
この肝臓がんは直径3cm程度になると急速に成長が早くなるという特徴があり,2~3ヶ月で2倍になることもあります。そのため,症状が出はじめるころはがんはかなり進行しており,治療が困難なケースが多いと言えます。
肝臓がんは肝硬変をともなっている場合が多く,この場合胸にクモ状血管腫が見られたり,手のひらが紅色になるという症状がみられることがあります。
|
|
|
|
|
| |
|
|
|
|
|
|
■ 肝臓がんの検査・診断
肝臓がんの診断には,血液検査,エックス線撮影,CT検査,超音波検査などを行います。しかし,これらの検査によっても確定診断ができない時は,肝生検を行い,組織の一部を取りだして,顕微鏡による診断を行います。
●血液検査
●血液生化学検査
血液の化学反応を利用して,異常を調べる検査で,貧血の有無や肝臓や腎臓の機能などが判定できます。
●腫瘍マーカー
がん細胞が増殖した時に,つくられる特異物質のことで,肝臓がんの診断に利用されるのはAFPやPIVKA-2などがあります。
ただし,これらの腫瘍マーカーはがんが非常に小さい時は基準値以下になることもありますし,肝炎や肝硬変の病巣は肝臓がんと同じ腫瘍マーカーがつくられ,陽性となることもあります。
したがって,腫瘍マーカーだけで確定診断は困難で,画像診断や肝生検を行って診断する必要があります。
●画像診断
肝臓の内部をエックス線,CT,MRI,超音波などを使用して撮影します。この中でもCT検査では最近ではヘリカルCTやマルチスライスCTの登場により,従来よりも小さな肝臓がんを正確に立体的にとらえることが可能になっています。
また,腹部造影超音波検査では,超音波を利用し撮影しますが,肝臓に腫瘍が見られた場合,造影剤を投入して検査することで,よりはっきりと腫瘍の性質まで診断できるようになりました。
CT検査やMRI検査で肝臓がんと診断された場合,入院して腹部血管造影検査も行われます。
これは大腿部の動脈から管を肝臓の近くまで挿入し,そこから造影剤を挿入して,肝動脈の状態を調べる検査で,最近では血管造影のデータをコンピュータで処理することにより,より小さな肝臓がんも発見できるようになりました。
●肝生検
●針生検
肝臓に針を刺して肝臓の組織や細胞の一部を採取して,顕微鏡で観察する検査です。この検査はバイオプシーとも呼ばれ,この検査でほぼ確実に肝臓がんがどうかが診断されます。
しかし,がんの病巣が小さく,しかも散らばっている場合,針の位置がわずかに外れ,陰性という診断が下されてしまう可能性もあります。
●外科的生検
この方法では,腹部の外科手術で,肝臓から病巣の一部を取り出す方法で,それだけ針生検よりも確実に組織を取り出せるので正確な診断が下せます。
しかし,この方法では患者の負担が大きいというデメリットもあり,検査で肝臓がんが診断された場合,同時に肝臓がんの摘出を行うか,後日に摘出を行うかは,医師と患者の相談により決めておく必要があります。 |
|
|
|
| |
|
■ 肝臓がんの病期(ステージ)
| ステージ1 |
腫瘍が3項目(単発,2cm以下,血管への浸潤を伴わない)のうち,すべての項目が合致し,かつリンパ節転移,遠隔転移を伴わないもの。 |
| ステージ2 |
腫瘍が3項目のうち2項目が合致し,かつリンパ節転移,遠隔転移を伴わないもの。 |
| ステージ3 |
腫瘍が3項目のうち,1項目が合致し,かつリンパ節転移,遠隔転移を伴わないもの。 |
| ステージ4 |
腫瘍が3項目のどれも合致しないか,リンパ節転移もしくは遠隔転移を伴うもの |
さらに,リンパ節転移があるもの,遠隔転移(肝臓以外の身体部分に転移がある)は,3項目の合致数にかかわらずすべてステージ4となります。
|
| |
■ 肝臓がんの治療
各ステージと可能な治療法
| ステージ1 |
手術(部分切除,左右一方の葉切除),エタノール注入療法,肝動脈塞栓法 |
| ステージ2 |
手術(部分切除,左右一方の葉切除),エタノール注入療法,肝動脈塞栓法 |
| ステージ3 |
原則として手術は対象外,肝動脈塞栓法,エタノール注入療法,化学療法,放射線治療,肝移植 |
| ステージ4 |
対症療法,緩和療法 |
以上が病期と主な治療法を大まかに示したものですが,次項では,2005年に発表された肝がん診療ガイドラインによる具体的な治療方針を示しました。 |
|
| |
|
|
|
|
| |
|
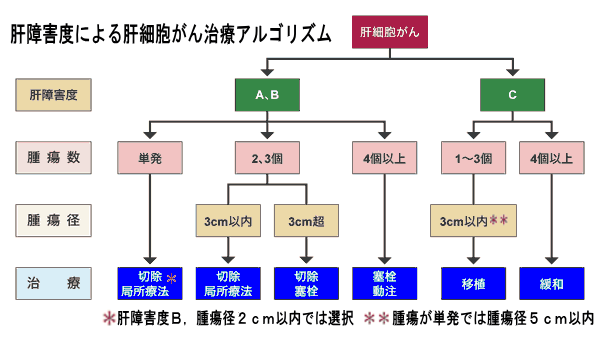
■ 肝障害度を考慮した肝臓がんの治療方針
肝臓がんの患者はもともと,慢性肝炎や肝硬変などの疾患を持っている場合が多く,しかも肝臓は生命維持のための多くの機能を持っているため,安易に拡大切除はできません。
したがって治療方針を決定する場合,肝臓の機能がどれほど維持されているか,すなわち肝障害度を診断する必要があります。
2005年に肝がん診療ガイドラインが発表されたことで,肝障害度を加味した,手術の治療方針が明確に示されました。
肝障害度は,A(軽度),B(中等度),C(重度)の3段階に分けられます。これは下記の5項目の検査値から,肝臓がどの程度障害されているかを推定したもので, もっとも高い値を示した項目の病気に該当します。
A=慢性肝炎か軽度の肝硬変レベル
B=中等度の肝硬変レベル
C=重度の肝硬変レベル
AかBであれば治療法を選択する余地がありますが,Cになると治療法はかなり限られてしまいます。
下記の表は肝障害度判定分類表です。2項目以上が当てはまるとその肝障害度に分類されます。また,2項目以上に該当した肝障害度が2ヵ所以上にある場合,高い方の肝障害度に分類されます。例えば肝障害度Bの項目が3項目該当していても,Cが2項目あれば肝障害度Cになります。
| 肝臓がん患者の肝障害度 |
| 項目 |
A |
B |
C |
| 腹水 |
ない |
治療効果あり |
治療効果少ない |
| 血清ビリルビン値(mg/dl) |
2.0未満 |
2.0~3.0 |
3.0超 |
| 血清アルブミン値(g/dl) |
3.5超 |
3.0~3.5 |
3.0未満 |
| ICG R15(%) |
15未満 |
15~40 |
40超 |
| プロトロンビン活性値(%) |
80超 |
50~80 |
50未満 |
出典:臨床・病理原発性肝癌取扱い規約(第5版)より
上記の肝障害度ABCに基づいた治療決定アルゴリズムが下記の表です。
出典:肝癌診療ガイドライン2005年版より |
|
|
|
|
| |
|
|
|
|
| |
|
■ 外科手術
肝臓がんでは腫瘍を切除する手術療法が,確実な治療法です。切除技術の向上,機械設備の進歩,麻酔管理技術等の進歩により,治療成績は向上し,現在では肝臓の手術で死亡することはほとんどなくなっています。
外科手術による治療成績は,日本肝癌研究会の報告によると,2005年において,1年生存率が88.2%,3年生存率が69.5%,5年生存率が54.2%となっています。
肝臓は再生能力が高いため,肝炎や肝硬変がない場合,肝臓全体の4分の3まで切除が可能といわれています。しかし,肝臓がんが発見された場合,多くはウィルス性肝炎や肝硬変,アルコール性肝障害といった症状もみられることが普通です。
したがってあまり大きく切除した場合,肝機能が低下し,生命の維持が困難になってしまいますので,検査データをもとに切除範囲は慎重に決定される必要があります。
手術はステージ2までが対象であり,それより進行した場合は対象外となります。また肝硬変の病変が進んでいる場合は切除する肝臓の量は少なくせざるを得ません。
また,肝臓がんはリンパ節に転移することはまれであり,他の臓器でよく行われるリンパ節隔清は行われることはありません。
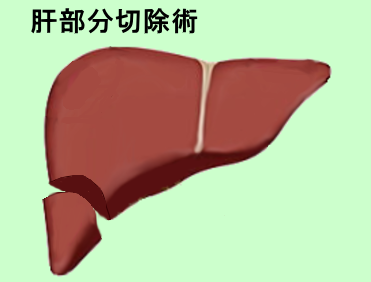
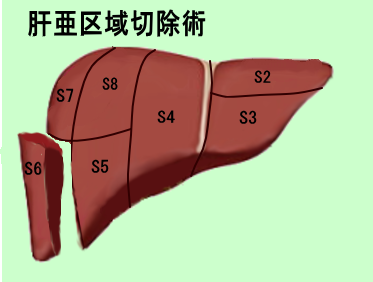
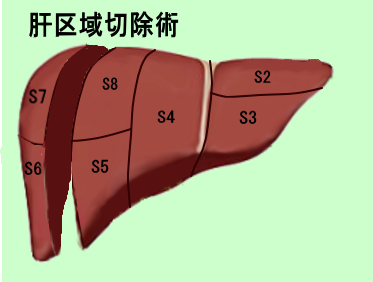
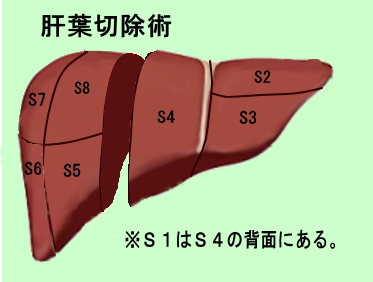
●肝臓切除術について
肝臓がんに対する肝臓切除術には,切除する量によりそれぞれ名前がつけられています。少ない順から,肝核出術,肝部分切除術,肝亜区域切除術,肝区域切除術,肝葉切除術,拡大肝葉切除術とよばれています。 下図参照
●腹腔鏡手術
近年治療技術の進歩により,開腹せずに,腹壁に孔を開け腹腔鏡を使って手術する手術がさかんに行われるようになりました。
この手術は,開腹をせずに,1cm程度の穴を腹部に3~4カ所開け,そこから腹腔鏡につけたカメラ挿入し,モニターを見ながら,行う手術です。
開腹手術が大きく切開しなければならないのに対して,切開部分も小さいため,患者の負担が少なく,術後の痛みも少ないというメリットがあるため,この腹腔鏡手術を肝臓切除に用いる医療機関も増えています。
現在,この方法で手術をする医療機関は限定されていますが,最近では保険診療の適用にもなりました。
■ 手術後の合併症について
肝臓がんの手術に限らず,術後それがもとになって起こる病気があり,それらを合併症と呼んでいます。
また,切除技術の向上や術語の管理技術の向上により,合併症の発症率は減少しており,生命にかかわるような合併症はほとんど見られなくなっています。
●出血
術後出血は比較的頻度の高いものです。肝臓はもともと血流が豊富な上に,肝障害がある場合,正常の肝臓よりも血液を凝固する機能が落ちており,出血しやすくなっています。
術後出血は手術後1日以内に起こることが多く,その場合止血のために再手術が必要となることもあります。
●胆汁漏(たんじゅうろう)
肝臓がんの術後合併症として比較的多いのが胆汁漏です。肝臓内には多数の血管や胆管があります。
肝臓がんの手術の時にそれらを切ってしまう場合,電気メスで切断面を焼いたり,糸で切断面を結ぶなどの処置をして切断面から胆汁などが漏れ出さないようにして傷口を塞ぎます。
しかし,そのような処置をしても胆汁が切断面から漏れ出してしまう事があります。これが胆汁漏です。
普通は胆汁が漏れ出しても自然に止まることが多いのですが,肝硬変になってしまって弱った肝臓ではそれがなかなか止まらない場合もあります。
胆汁漏が起こるとそれに細菌が繁殖して腹腔内に膿がたまる腹腔内膿瘍と呼ばれる術後合併症を起こす事もあります。
●腹腔内膿瘍(ふくくうないのうよう)
腹腔内膿瘍は腹腔内に,膿がたまるもので,上記の胆汁漏があると,これに細菌が感染して起こることがあります。
また,手術の結果,肝臓内の一部の血行が悪くなり,その部分が壊死することで,細菌が感染し,膿がたまることもあります。
腹腔内膿瘍の場合,発熱を伴います。このような場合,管を刺して膿を体外に排出する必要があります。
●創感染
創感染とは手術後の腹部の傷から化膿することをいいます。傷口が腫れ熱を持ったり,痛みがともなうことがあります。
肝臓の手術ではまれですが,皮下脂肪の多い人や糖尿病,腎不全などの疾患を持っている人に多くみられます。創感染は皮下にたまっている膿を体外に排出することで治ります。
●肝不全
肝不全とは肝臓が十分に機能しないことをいいます。肝臓の切除する部分が大きかったり,もともと肝臓機能が低い場合など,術後に黄疸,腹水,低タンパク(アルブミン)血症,ビタミン不足,意識障害などがみられることがあります。
肝不全は,生命にも関わる合併症で,細心の注意が必要ですが,最近では治療技術の向上により,ほとんどみられなくなりました。
●その他の合併症
肝臓の手術に限らず,大きな手術の後には,脳梗塞,肺炎,肺梗塞,心筋梗塞,心不全,腎不全など様々な症状がでる場合もあります。
■ 手術後の後遺症について
●肝機能低下
肝臓がんの手術が成功したとしても,多くの患者は肝硬変をともなっていることも多く,手術の侵襲の影響で,肝機能が低下がみられる場合があります。
症状としては,倦怠感,食欲不振,腹水,胸水,軽度の黄疸などが見られることがあります。
●胸水・腹水
肝臓の手術後,肝機能が低下しなかなか元にもどらない場合,血中のタンパクであるアルブミンが不足したりすることにより,胸水や腹水がたまることがあります。
この場合,利尿剤で水分を排出したり,直接胸や腹部に針を刺して水分を抜きます。
●創部痛
手術後も傷の痛みが続き,退院後にもみられることがあります。これが創部痛で,通常は痛み止め薬で対処します。
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 肝臓がんの局所療法
●肝動脈塞栓法(TAE)
足の付け根から肝動脈までカテーテルを入れ,そこから血管に塞栓物質をつめ,血流を絶ち,がん細胞を殺す方法です。
肝細胞がんは肝動脈からのみ血流を受けているため死滅しますが, 正常細胞は門脈からの血流もあるので死滅しません。塞栓物質として抗がん剤をいれることもあります。
この治療法が適応されるのは,手術が困難な場合や手術後に多発する場合が多く,他の局所療法と併用される場合もあります。適応の幅が広いため,多くの患者に行われています。
肝動脈塞栓法によるがん治癒率は,およそ60~70%前後といわれています。しかし,腫瘍部すべてが死滅することは難しく,再発しやすいという欠点があります。
●肝動注療法
塞栓物質を使わずに,抗がん剤だけを,肝動脈に注入する方法で,静脈からの投与に比較して患部に高濃度の成分が集中するため,効果も高く副作用も少ない新しい治療方法です。
ただし,肝機能がかなり低下している場合は,抗がん剤によりさらに悪化する可能性もあり,適応とはなりません。
この肝動注療法は手術や局所療法も適応とならない進行がんに対して行われることが多いため,2年生存率は40%程度です。
近年,動注療法にインターフェロンの皮下注射を併用することで,従来は治療できなかった門脈付近の腫瘍栓(血管を塞いだ腫瘍)を持つ肝細胞がんに対して50%の奏効率をあげているとのことです。
●エタノール注入療法(PEIT)
腹部または胸部から針を刺して,患部にエタノール(純粋アルコール)を注入し,がんを凝固させ死滅させる方法です。
この治療法が有効となるのは,がんの直径が2から3cm以下までと言われています。この治療方法は患者の体に与える副作用が少なく,短期間で退院できるという長所があります。
治療後に痛みや発熱が見られますが,一時的なもので,大きな合併症もほとんどありません。
この方法は肝機能が低下していても行えるというメリットがあり,上記の動脈塞栓法と併用することもでき,5年生存率も約50%と良好ですが,再発しやすい点は否定できません。
●画期的な酢酸注入療法
上記のエタノールを酢酸に代え,治療効果を高めた方法が「酢酸注入療法」で,大西内科(埼玉県鶴ケ島市)の大西久仁彦院長(57),元埼玉医科大学助教授が考案しました。
肝細胞がん内の隔壁をエタノールは通過できませんが,酢酸は通過してがん細胞を破壊することができると大西院長は話しています。
生存率を比較してみると,経皮的エタノール注入療法は1年目が93%,2年目が81%,3年目が65%,4年目が52%です。
それに対し,酢酸注入療法は1年目が93%,2年目が86%,3年目が83%,4年目が64%と明らかに優位です。
さらに再発率はエタノールの再発率は1年目が33.8%,2年目が60.8%,3年目が65.7%,4年目が75%であるのに対し,酢酸の再発率は1年目が8.9%,2年目が37%,3年目が40.3%,4年目が43.8%
と優秀な成績をおさめています。
●マイクロ波焼灼(しょうしゃく)療法(MCT)
電極を腫瘍に差し込み,電子レンジと同じマイクロ波により高熱を発生させ,がん細胞を凝固させて死滅させる方法です。
マイクロ波では直径1cm~2cm程度の範囲の組織を凝固させることができ,開腹することもありますが,開腹せず,腹腔鏡や胸腔鏡を用いる方法もあります。
凝固できる範囲が狭いので,数回にわたり治療する必要があり,時間もかかります。 治療成績は腫瘍が2cmまでなら5年生存率は60~70%といわれていますが,再発の問題もあります。
合併症としては,出血,胆管狭窄,肝膿瘍,胸水,腹水などがあります。
●ラジオ波焼灼(しょうしゃく)療法(RFA)
マイクロ波焼灼療法と同様に腫瘍に電極を差し込んで治療しますが,中波ラジオ(AM)と同じ電磁波を用いることから,ラジオ波焼灼療法と呼ばれます。
マイクロ波より温度が低く,そのため広い面積の治療が可能であり,3cmの腫瘍が3個以内,5cm以下の腫瘍が1個の場合対象とされています。
ラジオ波は1~2回と少ない回数で治療が可能なため,マイクロ波よりも広く行われていますが,がん細胞すべてを死滅できなかった場合の再発の問題もあります。
合併症もすくなく数%程度で,発熱や出血,肝膿瘍が見られることがあります。
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 肝臓がんの放射線治療
肝臓は放射線に弱い臓器であるところから,放射線治療により,肝機能が低下するため,従来は放射線治療はあまり向いていないといわれていました。
ところが,近年では放射線治療機器の進歩により,多方向からの照射により,肝臓のダメージを抑えることにも成功しています。
特に,臓器の内部で最大限のエネルギーを発揮する陽子線治療や重粒子線治療は肝臓がんの治療には向いており,局所制御率約90%と高く,肝機能がある程度維持されている場合は,5年生存率も50~60%と手術と遜色なく,良好な成績をおさめています。
放射線治療に関してもっと詳しくお知りになりたい方は当HPの放射線治療のページをご覧下さい。
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 肝臓がんの最新治療
●抗がん剤5-FUの動注化学療法とインターフェロン併用治療
動注化学療法とは,そけい部からカテーテルを入れ,肝動脈から腫瘍部に抗がん剤を集中して直接投与することにより,薬剤を腫瘍に集中させるがん治療法です。
肝臓がんに対する全身化学療法はあまり有効ではなく,抗がん剤が使用される場合,上記の動注化学療法が中心となります。
大阪大学の報告では抗がん剤5-FUを肝臓に動注療法で少量ずつ24時間投与すると同時に週3回インターフェロンの筋肉注射をすることで,手術できない進行がん患者でも48%の人にがんが消失したり(CR),大幅に縮小したり(PR)する成果があったということです。
この治療法では局所に抗がん剤を投与するため,副作用も少なく,また治療を開始してから効果が現れるまでの期間が短いというメリットがあります。
この治療法が開発されたため,この治療法で腫瘍を縮小させた後,手術やラジオ波焼灼法などでの治療も可能となりました。
ただし,これまでのデータによると約半数の肝臓がん患者には効果があるものの,残りの半数の患者には効果が見られないということです。
現在,肝臓がんにインターフェロンは保険が適用されず,自費治療となりますが,がん治療効果が大きいことからこの治療法を採用している病院も増えています。
● 分子標的治療薬
分子標的治療薬は抗がん剤の一種ではありますが,従来の抗がん剤とははたらきが異なり,がん細胞のみが持つレセプターや異常タンパクに集中してはたらく治療薬です。
正常細胞にはダメージを与えないがん治療薬として期待されてはいましたが,やはり副作用は見られます。
肝臓に有効とされる分子標的治療薬は2008年に承認されたソラフェニブ(ネクサバール)があります。この抗がん剤は切除不能または転移性腎細胞がん,または切除不能の肝細胞がんに使用される治療薬です。
この分子標的治療薬は腎臓がんに対する初めて認可された抗がん剤ですが,肝臓がんにも有効です。
がん細胞の増殖や血管新生にはキナーゼというある種の酵素が関係しています。この治療薬は複数のキナーゼを阻害することで,がん増殖や血管新生をうながすシグナル伝達をさまたげます。その結果,がんの成長が抑制されます。
現在では肝臓学会推奨の治療アルゴリズムのうち,肝予備能のよい群についてはソラフェニブが標準治療として推奨されています。
● 経皮的肝灌流化学療法(PIHP)
この経皮的肝灌流化学療法(PIHP)は肝臓だけに抗がん剤を集中投与するため,効率よくがん細胞を死滅させることができ,かつ他の臓器など正常細胞には抗がん剤の影響が少ないという画期的な方法であり,神戸大学の肝臓外科チームが新たに開発したものです。
この治療法は,肝臓をはさんで下大静脈の上下をバルーンでふさぎます。そして,肝動脈から通常の10倍の高濃度抗がん剤を投与します。その抗がん剤は血流とともに肝臓の腫瘍を経て,肝静脈から下大静脈に入りますが,その上下をバルーンでふさがれているため,血流はバルーンについたカテーテルの穴に入り,そこから体外へと送られ,抗がん剤が濾過された後に,体内に戻されるという方法です。
つまり,この方法ですと,高濃度の抗がん剤を肝臓のみに集中できる上に,抗がん剤が体外で濾過されるため,他の部分には送られず,副作用も大幅に軽減できるというメリットがあります。
神戸大学はこの方法ですでに臨床試験を行っており,臨床第1,2相試験では肝臓がんの遠隔転移を伴わない,ステージⅣの患者に対する奏功率では64%,5年生存率では20%と1年前後しか生存が期待できなかった進行肝がん治療成績が著明に向上しています。
このがん治療法はまだ新しく,実施されている施設も少ないようですが,治療効果も大きく,今後も臨床試験で効果が確認されれば普及される治療法であると考えられます。
この治療法を詳しくお知りになりたい方はPIHPによる進行多発肝細胞癌の新治療のHPを参考にしてください。
また,上記の治療法を実施している病院など詳しくはこのHPの「がん最新治療情報」のページを参照してください。
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 肝臓がんの再発の治療
●肝臓がんに再発・転移が多い原因
肝臓がんは再発の多いがんであり,肝切除術により完全にがん細胞を切除したとしても3年~5年後までに再発する確立は70%にも達します。
肝臓がんの再発が多い原因として,肝臓がん患者はB型あるいはC型肝炎ウイルスの感染によって慢性肝炎から肝硬変,そして肝臓がんへと病気が進行した人が多いということがいえます。
がんを切除しても体内に残っている肝炎ウィルスにより,引き続き肝炎が発生し,その結果がんが発生してしまうと考えられます。
再発した肝臓がんが小さく,個数も少なく,肝機能が良好なほど,治療法の選択肢がありますので,肝臓がんの治療後には,早期に再発を発見するためにも,定期的な検診が大切です。
しかし再発した場合でも肝機能の程度や,発生場所など条件によっては再手術も可能です。
がんの再発・転移に関してさらに詳しくお知りになりたい方は当HPのがんの転移と再発の治療を
ごらんください。
●肝臓がんの再発を予防するには
まず,日常の生活においては,喫煙や飲酒も肝がんの発生の原因ともなります。肝臓がんの治療を受けた人や肝炎ウイルス感染者は喫煙をやめ,アルコールの摂取も控えることが大切です。。
肝臓がんは他の部位から転移して発生する場合もありますが,すでに述べたようにウィルスから肝炎が発生し,肝臓がんになるケースが多いという点を考えると,肝炎ウィルスを抑えることも大切であるということがわかります。
近年,抗ウィルス薬の進歩には目覚ましいものがあり,ウィルスを完全に除去することは難しくとも,抑制することで,かなりの再発率を低下させることに成功しています。
抗ウィルス薬として,B型肝炎にはインターフェロン,ラミブジン(ゼフィックス),アデホビル(ヘプセラ),エンテカビル(バラクルード)などが有効とされています。
C型肝炎にはインターフェロンと,リバビリン(レベトール)という薬剤が有効とされていますが,貧血
などの副作用もみられ,治療を断念しなければならない事もあります。
また,免疫細胞療法で免疫力を高めておくという方法は,副作用もなく再発予防には効果があります。
|
|
|
|
|
| |
|
|
|
|
| |
|
■ 肝臓移植
肝臓移植(肝移植)には,脳死の人から肝臓を移植する「脳死肝臓移植(脳死肝移植)」と,生きている人から肝臓の一部をもらって移植する「生体肝臓移植(生体肝移植)」の2通りがあります。
1997年に「臓器移植法」が制定され,1999年から脳死肝移植も始まりましたが,国内では,脳死ドナーの人数が少なく,海外で脳死肝移植を受ける人もいます。
肝移植により,免疫細胞は他人の肝臓を攻撃します。そのため,その免疫反応を抑えるため,血液型だけでなく,ヒト特異抗原(HLA)の分子の形が似ていることが必要で,ドナーを見つけることが難しい状況にあります。
肝移植後も患者は免疫反応を抑えるため,免疫抑制剤を生涯飲み続けなければなりません。そのため,病原体に感染しやすく,臓器移植後の死亡は多くが感染症によるものです。
日本では生体肝移植が多くの割合を占めていますが,肝提供後の生体ドナーには少なからぬ合併症のあることも明らかにされています。
肝移植は肝臓がんが遠隔転移をしていないが,肝切除ができない場合や,肝切除後に再発した場合考えられるケースです。肝移植は肝臓がんなら誰でも可能というわけではなく,ある一定の条件があります。
その条件とは遠隔転移や血管侵襲がなく,肝臓がんの個数が1個以下なら5cm以下,3個までなら腫瘍の大きさが3cm以下であるがんなら効果が期待されるため,移植対象とされています。これを「ミラノ基準」といいます。
最近の移植の例では,ミラノ基準に合致していなくとも,肝移植により良好な成績をおさめているケースもあります。
このミラノ基準に合致した肝臓がん患者は保険の適応が認められており,費用は約300万~600万円程度で,保険適応外ですと,約1000万~2000万程度です。
肝臓移植に関してさらに詳しくお知りになりたい方は日本移植学会(JST)HPの肝臓をごらんください。
連絡先:〒143-8540 大田区大森西6-11-1
東邦大学医学部腎臓学教室
TEL:03-5763-6667 FAX:03-3764-8538 |
|
|
|
|
  |
 |